BMC Musculoskelet Disord, 29/12/2025
Giới thiệu
Thoái hóa khớp gối (KOA) là bệnh lý thoái hóa mạn tính có tỷ lệ mắc cao và đang gia tăng nhanh do già hóa dân số, gây đau kéo dài, biến dạng khớp và gánh nặng kinh tế đáng kể. Hiện nay chưa có liệu pháp nào được công nhận có khả năng làm thay đổi tiến triển bệnh, khiến nhiều bệnh nhân giai đoạn nặng phải thay khớp, dù phẫu thuật không hoàn toàn phục hồi khả năng vận động thể thao. Vì vậy, việc phát triển các điều trị sinh học có khả năng can thiệp vào cơ chế bệnh sinh của KOA là một ưu tiên quan trọng.
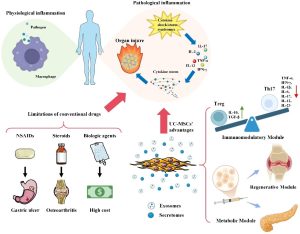
Liệu pháp dựa trên tế bào gốc trung mô (MSC) nổi lên như một hướng điều trị tiềm năng nhờ khả năng điều hòa miễn dịch, kháng viêm và bảo vệ sụn. Hiệu quả điều trị của MSC không chỉ đến từ khả năng biệt hóa mà còn từ cơ chế cận tiết thông qua cytokine và exosome. Các nghiên cứu tiền lâm sàng cho thấy MSC có thể làm chậm quá trình thoái hóa sụn, hạn chế viêm khớp và thúc đẩy tái tạo mô.
Trong các nguồn MSC, tế bào gốc trung mô từ mô dây rốn (UC-MSC) được đánh giá cao nhờ khả năng tăng sinh mạnh, tính sinh miễn dịch thấp, thu nhận không xâm lấn và ít rào cản đạo đức. Phân tích gộp gần đây cho thấy UC-MSC có thể mang lại lợi ích vượt trội về giảm đau và cải thiện chức năng khớp so với các nguồn MSC khác. Tuy nhiên, phần lớn bằng chứng hiện tại vẫn đến từ các nghiên cứu quy mô nhỏ, nhấn mạnh nhu cầu cần có các thử nghiệm lâm sàng ngẫu nhiên chất lượng cao.
Do đó, nghiên cứu này được thiết kế dưới dạng thử nghiệm ngẫu nhiên, mù đôi, có đối chứng nhằm đánh giá chặt chẽ tính an toàn và hiệu quả của UC-MSC trong điều trị thoái hóa khớp gối.
Vật liệu và phương pháp
Thiết kế nghiên cứu
Nghiên cứu được thực hiện tại Bệnh viện Liên hiệp Vũ Hán (01/2021–06/2022), đã đăng ký thử nghiệm lâm sàng và được phê duyệt đạo đức theo Tuyên bố Helsinki (mã chấp thuận: 2019SC02). Thiết kế nghiên cứu là thử nghiệm ngẫu nhiên, mù đôi, có đối chứng giả dược nhằm đánh giá tính an toàn và hiệu quả của tiêm nội khớp UC-MSC ở bệnh nhân thoái hóa khớp gối.
Đối tượng nghiên cứu
Quần thể nghiên cứu gồm người bệnh 40–75 tuổi bị thoái hóa khớp gối một bên mức độ Kellgren–Lawrence 1–3 kéo dài trên 6 tháng và không đáp ứng điều trị bảo tồn. Các trường hợp có bệnh xương khớp nặng khác, lệch trục chi đáng kể, tổn thương dây chằng/sụn chêm nặng, can thiệp nội khớp trong vòng 1 năm, nhiễm trùng, bệnh ác tính, đang dùng thuốc ức chế miễn dịch hoặc chống đông, BMI ≥ 30, hay các yếu tố có thể ảnh hưởng đến đánh giá lâm sàng đều bị loại trừ. Tất cả người tham gia đều ký cam kết đồng thuận tự nguyện.
Phân lập và nuôi cấy UC-MSCs
Việc sử dụng mô dây rốn người đã được phê duyệt đạo đức và có sự đồng thuận của người hiến. Tế bào gốc trung mô từ mô dây rốn (UC-MSC) được phân lập, nuôi cấy tăng sinh và kiểm định theo quy trình chuẩn nhằm đáp ứng tiêu chuẩn MSC. Mô dây rốn được cắt nhỏ, xử lý vô trùng và nuôi trong môi trường không huyết thanh đến khi tế bào đạt độ phủ cao, sau đó cấy chuyền; tế bào thế hệ thứ 5 được sử dụng cho thử nghiệm. Quá trình sản xuất tuân thủ tiêu chuẩn GMP, mỗi liều điều trị chứa khoảng 2 × 10⁷ tế bào. Trước khi sử dụng, tế bào được kiểm tra nhiễm khuẩn, mycoplasma và nội độc tố, sau đó được huyền phù trong dung dịch nước muối sinh lý có bổ sung albumin người để tiêm nội khớp.
Can thiệp
Người tham gia đủ tiêu chuẩn được phân ngẫu nhiên theo tỷ lệ 1:1:1 vào ba nhóm: giả dược, acid hyaluronic (HA) hoặc UC-MSC theo bảng phân bổ do máy tính tạo. Mỗi bệnh nhân được tiêm nội khớp một lần duy nhất tại thời điểm ban đầu dưới hướng dẫn siêu âm bởi bác sĩ không tham gia đánh giá kết quả. Nghiên cứu được thiết kế mù đôi, cả bệnh nhân và bác sĩ đánh giá đều không biết phân nhóm điều trị. Liều UC-MSC gồm 2 × 10⁷ tế bào trong 2,5 mL dung dịch nước muối sinh lý NaCl 0,9% có bổ sung 1% albumin người; nhóm HA nhận 2,5 mL natri hyaluronat; nhóm giả dược nhận dung dịch nền tương đương nhưng không chứa tế bào. Bệnh nhân được theo dõi trong 24 tuần với các lần tái khám tại tuần 2, 6, 12 và 24 bởi bác sĩ độc lập, vẫn duy trì tình trạng làm mù.
Tiêu chí đánh giá
Tiêu chí chính là độ an toàn của UC-MSC, được đánh giá qua khám lâm sàng, xét nghiệm cận lâm sàng, điện tâm đồ và ghi nhận biến cố bất lợi tại mỗi lần theo dõi. Các biến cố được phân loại theo hệ thống đánh giá nhân quả của WHO-UMC và mức độ nặng theo thang NCI-CTCAE.
Tiêu chí phụ là hiệu quả điều trị, dựa trên thang điểm lâm sàng và hình ảnh học. Đánh giá lâm sàng gồm thang đau VAS, WOMAC và KSS cho chức năng khớp gối, cùng EQ-5D-5L cho chất lượng sống. Hình ảnh MRI được phân tích theo thang MOAKS để theo dõi tiến triển thoái hóa, tập trung vào tổn thương sụn, viêm màng hoạt dịch và tổn thương tủy xương. Tất cả dữ liệu được thu thập tại thời điểm ban đầu và các mốc 2, 6, 12 và 24 tuần bởi bác sĩ không biết phân nhóm điều trị.
Cỡ mẫu
Đây là thử nghiệm ngẫu nhiên thăm dò nhằm đánh giá bước đầu tính an toàn và hiệu quả trước khi triển khai RCT quy mô lớn. Nghiên cứu cần 18 người mỗi nhóm, tổng cộng 54 người tham gia.
Phân tích thống kê
Phân tích được thực hiện theo nguyên tắc intention-to-treat (ITT)
Kết quả
Đặc điểm mẫu nghiên cứu
Trong số 69 bệnh nhân được sàng lọc, 55 người đủ tiêu chuẩn và được phân ngẫu nhiên vào ba nhóm. Sau khi trừ các trường hợp rút lui và mất theo dõi, số bệnh nhân hoàn tất theo dõi lần lượt là 15 người (nhóm giả dược), 16 người (nhóm HA) và 17 người (nhóm UC-MSC). Các nhóm có đặc điểm nhân khẩu học và tình trạng lâm sàng ban đầu tương đương nhau.
Tiêu chí an toàn
Không ghi nhận biến cố bất lợi nghiêm trọng, tàn tật vĩnh viễn, tử vong, viêm khớp nhiễm trùng hay ung thư trong nghiên cứu. Biến cố bất lợi xuất hiện ở 18,8% nhóm HA và 29,4% nhóm UC-MSC, chủ yếu là đau tại chỗ tiêm và không khác biệt có ý nghĩa giữa các nhóm. Các triệu chứng đều thoáng qua, đáp ứng với nghỉ ngơi hoặc paracetamol và hết trong vòng 2 ngày. Một trường hợp ở nhóm UC-MSC có sốt nhẹ sau tiêm và tự hồi phục. Tất cả biến cố đều mức độ nhẹ–trung bình và không có bệnh nhân nào phải ngừng nghiên cứu vì lý do an toàn.
Tiêu chí lâm sàng
Các thang điểm VAS, WOMAC, KSS và EQ-5D không cho thấy khác biệt có ý nghĩa giữa ba nhóm sau 6 tháng so với ban đầu. Tuy nhiên, ở phân nhóm bệnh nhân có viêm màng hoạt dịch trên MRI nền, chỉ nhóm UC-MSC ghi nhận cải thiện viêm màng hoạt dịch có ý nghĩa sau 24 tuần, trong khi nhóm giả dược và HA không có thay đổi đáng kể. Hình ảnh MRI cho thấy tình trạng dày và phù màng hoạt dịch giảm dần sau tiêm UC-MSC.
Ở nhóm bệnh nhân có viêm màng hoạt dịch, nhóm giả dược không ghi nhận thay đổi đáng kể về VAS, KSS, WOMAC hay EQ-5D. Nhóm HA có xu hướng đau và triệu chứng tăng nhẹ trong 2 tuần đầu rồi giảm dần. Nhóm UC-MSC cho thấy mức giảm đau lớn hơn so với hai nhóm còn lại nhưng chưa đạt ý nghĩa thống kê; tuy nhiên điểm WOMAC cải thiện có ý nghĩa ở lần theo dõi cuối (P = 0,036). Ngoài ra, chất lượng sống theo EQ-5D cũng cải thiện đáng kể ở các mốc theo dõi muộn.
Khi phân tích riêng nhóm bệnh nhân có viêm màng hoạt dịch và mức đau ban đầu VAS ≥ 4, nhóm giả dược và HA vẫn không ghi nhận cải thiện có ý nghĩa về các thang điểm lâm sàng. Ngược lại, nhóm UC-MSC cho thấy giảm đau rõ rệt tại tuần 6 và 24 so với ban đầu, đồng thời chất lượng sống (EQ-5D) cải thiện có ý nghĩa ở tuần 24. Điểm WOMAC có xu hướng cải thiện về lâu dài nhưng không duy trì ổn định ở giai đoạn sớm.
Tiêu chí hình ảnh học
Không ghi nhận hình thành nang mới, khối u, hay cốt hóa lạc chỗ ở xương, sụn, mạch máu hoặc màng hoạt dịch. Sau 6 tháng, kích thước tổn thương sụn khớp và tổn thương tủy xương trên MRI (đánh giá theo Global MOAKS) không thay đổi có ý nghĩa giữa các nhóm.
Thảo luận
Nghiên cứu này cho thấy tiêm nội khớp tế bào gốc trung mô dây rốn (UC-MSC) có độ an toàn cao và dung nạp tốt trong điều trị thoái hóa khớp gối, đồng thời mang lại cải thiện lâm sàng đáng chú ý ở nhóm bệnh nhân kèm viêm màng hoạt dịch, đặc biệt ở những người đau mức trung bình–nặng. Không ghi nhận biến cố bất lợi nghiêm trọng trong thời gian theo dõi 6 tháng; các phản ứng chủ yếu là đau tại chỗ tiêm thoáng qua.
Thoái hóa khớp gối là bệnh lý đa yếu tố, trong đó viêm đóng vai trò quan trọng thúc đẩy thoái hóa sụn và tiến triển bệnh. Nhờ đặc tính điều hòa miễn dịch và kháng viêm mạnh, MSC — đặc biệt là UC-MSC — được xem là liệu pháp sinh học tiềm năng. UC-MSC có ưu thế về khả năng tăng sinh, tính sinh miễn dịch thấp và nguồn cung dồi dào, do đó phù hợp cho ứng dụng lâm sàng. Kết quả nghiên cứu cho thấy UC-MSC giúp cải thiện viêm màng hoạt dịch trên MRI — một phát hiện quan trọng vì viêm hoạt dịch liên quan chặt chẽ đến đau và suy giảm chức năng. Ở nhóm bệnh nhân có đau nền VAS ≥ 4, UC-MSC cho thấy cải thiện rõ rệt về đau và chức năng so với giả dược và HA, đồng thời nâng cao chất lượng sống.
Tuy chưa ghi nhận thay đổi cấu trúc sụn rõ ràng trên MRI sau 6 tháng, điều này có thể do thời gian theo dõi ngắn và cỡ mẫu hạn chế. Các dữ liệu tiền lâm sàng và nghiên cứu dài hạn trước đây cho thấy hiệu ứng tái tạo sụn của MSC cần thời gian dài hơn để biểu hiện trên hình ảnh học.
Nghiên cứu có một số hạn chế, bao gồm cỡ mẫu nhỏ, thời gian theo dõi ngắn và chưa so sánh với đầy đủ các lựa chọn điều trị khác. Tuy vậy, kết quả bước đầu củng cố bằng chứng rằng UC-MSC có tiềm năng như một liệu pháp điều biến bệnh cho thoái hóa khớp gối, đặc biệt ở bệnh nhân có thành phần viêm nổi bật. Các thử nghiệm quy mô lớn với theo dõi dài hạn là cần thiết để xác nhận hiệu quả và độ an toàn lâu dài.
Kết luận
Thử nghiệm này cho thấy liệu pháp tế bào gốc trung mô dây rốn (UC-MSC) có độ an toàn cao và dung nạp tốt trong điều trị thoái hóa khớp gối, với hồ sơ an toàn tương đương giả dược và HA. Tiêm nội khớp UC-MSC giúp giảm đau và cải thiện chức năng rõ rệt ở bệnh nhân có viêm màng hoạt dịch, đặc biệt ở nhóm đau mức trung bình–nặng. Tuy nhiên, cỡ mẫu nhỏ và thời gian theo dõi 6 tháng là những hạn chế quan trọng. Cần các thử nghiệm đa trung tâm quy mô lớn với theo dõi dài hạn để xác nhận và mở rộng kết quả này. Ngoài ra, do MSC là liệu pháp mới, các nghiên cứu tương lai nên bổ sung phân tích hiệu quả chi phí để làm rõ giá trị kinh tế so với điều trị tiêu chuẩn.
Tài liệu tham khảo
Tong W, Shi Y, Wu D, Jia J, Xiang E, Xu D, Rao W, Hu Q, Liao Q, Xiao C, Zheng S, Xu W, Tian H (2025). Intra-articular injection of umbilical cord-derived mesenchymal stem cells is safe and effective for moderate to severe knee osteoarthritis with synovitis: a double‑blinded and randomized controlled trial. BMC Musculoskelet Disord. Dec 29;27(1):84.
Nguồn: BMC Musculoskelet Disord