International Journal of Translational Medicine, 12/02/2026
Giới thiệu
Đau vai mạn tính là một trong những lý do thăm khám cơ xương khớp phổ biến, đứng thứ ba trong chăm sóc ban đầu, sau đau thắt lưng và đau gối. Nguyên nhân phổ biến bao gồm bệnh lý chóp xoay, viêm bao hoạt dịch dính, viêm gân vôi hóa, hội chứng chèn ép và các biến đổi thoái hóa khớp. Những tổn thương này làm gia tăng gánh nặng y tế, giảm năng suất lao động, tăng tỷ lệ nghỉ việc do bệnh và có thể dẫn đến nghỉ hưu sớm hoặc mất việc.
Các phương pháp điều trị hiện nay chủ yếu tập trung kiểm soát đau, vật lý trị liệu, điều chỉnh lối sống và xử lý nguyên nhân nền, trong nhiều trường hợp cần can thiệp phẫu thuật. Tuy nhiên, một tỷ lệ đáng kể bệnh nhân không đạt được kết quả mong muốn, tiếp tục đau và hạn chế vận động. Điều này cho thấy nhu cầu phát triển các chiến lược tái tạo mô thay vì chỉ kiểm soát triệu chứng.
Liệu pháp dựa trên tế bào gốc trung mô (MSC) đang thu hút nhiều sự quan tâm như một hướng tiếp cận tiềm năng. MSC là các tế bào đệm đa tiềm năng có khả năng biệt hóa thành xương, sụn, cơ và mô mỡ, đồng thời có đặc tính điều hòa miễn dịch, kháng viêm và tiết các yếu tố cận tiết thúc đẩy sửa chữa mô. Các nghiên cứu tiền lâm sàng trên mô hình tổn thương vai cho thấy liệu pháp MSC cải thiện quá trình lành gân–xương, tăng hình thành sụn sợi, giảm thâm nhiễm tế bào viêm và cải thiện đặc tính cơ sinh học của mô.
Dữ liệu lâm sàng về độ an toàn và hiệu quả của MSC ngày càng được mở rộng. Nhiều nghiên cứu ghi nhận liệu pháp xâm lấn tối thiểu này an toàn, giúp giảm đau và cải thiện chức năng khớp vai sau tiêm nội khớp. Tiêm nội gân MSC trong rách chóp xoay toàn lớp được báo cáo an toàn sau theo dõi 36 tháng, không ghi nhận biến cố bất lợi tại chỗ hay toàn thân, đồng thời duy trì giảm đau và cải thiện chức năng vai. Tuy nhiên, vẫn tồn tại những câu hỏi chưa được giải đáp do sự không đồng nhất trong quy trình sản xuất và ứng dụng MSC.
Nghiên cứu hiện tại đánh giá việc tiêm nội khớp tế bào gốc trung mô nguồn gốc từ dây rốn (UC-MSC) ở bệnh nhân đau vai mạn tính, nhằm xác định tính an toàn và hiệu quả của phương pháp này như một lựa chọn tái tạo thay thế cho các chiến lược điều trị thông thường trong bối cảnh không đối chứng.
Vật liệu và phương pháp
Thiết kế nghiên cứu, địa điểm và phê duyệt đạo đức
Nghiên cứu hồi cứu, quan sát thực hành theo mô hình trước–sau, dựa trên hồ sơ bệnh án, nhằm đánh giá sự thay đổi điểm ASES ở bệnh nhân đau vai mạn tính sau tiêm nội khớp tế bào gốc trung mô dây rốn người (UC-MSC) với liều xác định.
Nghiên cứu được thực hiện tại Regenerative Medicine Institute (San José, Costa Rica) trong giai đoạn 6/2022–4/2023. Đây là phòng khám ngoại trú được Bộ Y tế Costa Rica cấp phép triển khai liệu pháp tế bào gốc trung mô đồng loài nuôi cấy tăng sinh.
Đề cương đã được ACIB-FUNIN Ethics Committee phê duyệt (16/01/2024; mã CEC-FUNIN-016-2023).
Quần thể và cỡ mẫu
Tổng cộng 20 hồ sơ bệnh án được lựa chọn theo phương pháp chọn mẫu thuận tiện không xác suất, với tiêu chí bao gồm: dữ liệu đầy đủ và đại diện cho nhóm bệnh lý quan tâm. Cỡ mẫu này tương ứng toàn bộ bệnh nhân được điều trị đau vai tại Regenerative Medicine Institute trong giai đoạn 6/2022–4/2023.
Nghiên cứu bao gồm bệnh nhân ≥18 tuổi được điều trị đau vai mạn tính trong thời gian nêu trên. Các trường hợp bị loại trừ gồm: bệnh nhân có tiền sử ung thư (đang mắc hoặc đã mắc), hồ sơ thiếu >50% dữ liệu cần thiết, có dưới hai lần ghi nhận thang điểm đánh giá hiệu quả, hoặc điều trị ngoài khoảng thời gian nghiên cứu.
Quy trình nghiên cứu và can thiệp
Trước can thiệp, bệnh nhân được siêu âm vùng tổn thương. Bác sĩ được đào tạo thực hiện thăm khám lâm sàng kết hợp siêu âm để xác định vị trí tiêm phù hợp.
Sau đó, bệnh nhân được đưa vào phòng thủ thuật và có thể được an thần nhẹ tùy theo lựa chọn cá nhân. Tế bào gốc trung mô dây rốn người (UC-MSC) được tiêm với liều dao động từ 7,8–38,6 triệu tế bào, điều chỉnh theo nhu cầu lâm sàng và kết quả siêu âm của từng bệnh nhân. Tỷ lệ sống trung bình của tế bào tại thời điểm sử dụng là 79,4%.
Thu nhận và xử lý UC-MSC
UC-MSC được thu nhận từ dây rốn của các ca sinh đủ tháng bằng phương pháp mổ lấy thai, sau khi có sự đồng ý hiến tặng và sàng lọc tiền sử bệnh của mẹ. Mẫu máu mẹ được xét nghiệm huyết thanh học để loại trừ bệnh lây truyền; các mẫu không đạt tiêu chuẩn an toàn bị loại bỏ.
Dây rốn được xử lý vô khuẩn, loại bỏ mạch máu, cắt nhỏ và kiểm tra Mycoplasma spp., sau đó nuôi cấy trong môi trường alpha-MEM bổ sung 10% huyết thanh bào thai bò đến khi đạt mật độ phủ kín và tăng sinh đến passage 5. Tế bào được kiểm định chất lượng (vi khuẩn, nấm, Mycoplasma), đánh giá khả năng biệt hóa theo hướng sụn, xương, mỡ; phân tích marker bề mặt (dương tính CD90, CD73, CD105, CD44; âm tính CD34, CD19, CD45, CD11b) và kiểm tra nhiễm sắc thể đồ.
Các tế bào đạt chuẩn được đông lạnh ở −180°C. Trước khi sử dụng, tế bào sau rã đông được đếm và xác định tỷ lệ sống bằng trypan blue.
Thu thập dữ liệu
Dữ liệu được trích xuất từ hồ sơ bệnh án điện tử bằng biểu mẫu chuẩn hóa, bao gồm các biến nhân khẩu học, tiền sử bệnh, thông số nhân trắc, đặc điểm tế bào (số lượng, tỷ lệ sống) và kết quả sau điều trị.
Hiệu quả được đánh giá bằng thang điểm ASES; ngưỡng thay đổi có ý nghĩa lâm sàng tối thiểu (MCID) là 12 điểm.
Biến cố bất lợi được ghi nhận trong quá trình theo dõi và phân loại theo Common Terminology Criteria for Adverse Events (CTCAE v4, 2017).
Phân tích thống kê
Thực hiện phân tích mô tả và kiểm tra phân bố chuẩn của điểm thay đổi ASES; dữ liệu đạt giả định phân bố chuẩn.
So sánh ASES trước–sau 3 tháng bằng kiểm định t ghép cặp (kiểm định Wilcoxon dùng để phân tích độ nhạy), đồng thời tính kích thước hiệu quả (Cohen’s d, Hedges’ g).
Xây dựng mô hình ANCOVA và hồi quy bổ sung để đánh giá mối liên quan giữa liều UC-MSC và kết quả chức năng sau điều trị, có hiệu chỉnh theo ASES ban đầu, tuổi và BMI. Không áp dụng mô hình theo thời gian do chỉ có một mốc đánh giá sau điều trị.
Kết quả
Đặc điểm quần thể nghiên cứu
Tổng cộng 20 bệnh nhân được tiêm nội khớp UC-MSC trong giai đoạn 6/2022–4/2023. Chỉ định điều trị chủ yếu là kiểm soát đau vai mạn tính (100% trường hợp).
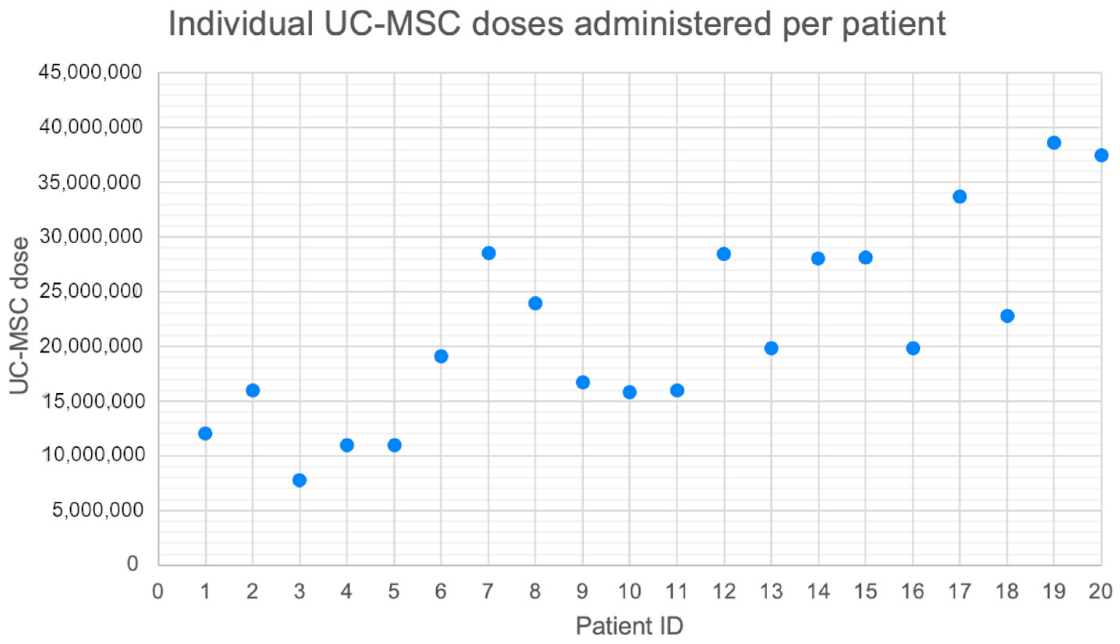
Hình 1. Liều UC-MSC sử dụng cho từng bệnh nhân. Mỗi điểm biểu thị tổng số tế bào được tiêm vào mỗi khớp ở một người bệnh, cho thấy sự biến thiên do điều chỉnh liều theo đặc điểm lâm sàng cá thể hóa.
Đánh giá kết quả điều trị
Chức năng vai cải thiện có ý nghĩa thống kê sau điều trị. Kiểm định t ghép cặp cho thấy điểm ASES tại thời điểm 3 tháng tăng đáng kể so với ban đầu (p = 0,0004); kiểm định Wilcoxon cũng cho kết quả tương đồng (p = 0,008).
Mức cải thiện trung bình là 17 điểm ASES, đạt ý nghĩa lâm sàng. Phân tích kích thước hiệu quả cho thấy mức tác động lớn, với Cohen’s d = 0,96 và Hedges’ g = 0,92 (hiệu chỉnh cỡ mẫu nhỏ).
Mô hình hồi quy
Mô hình ANCOVA dự đoán điểm ASES tại 3 tháng giải thích khoảng 26% phương sai và đạt mức ý nghĩa cận biên (p ≈ 0,06). Trong mô hình này, chỉ có ASES ban đầu là yếu tố dự đoán có ý nghĩa thống kê (p = 0,010), cho thấy bệnh nhân có chức năng ban đầu tốt hơn thường đạt điểm theo dõi cao hơn.
Liều MSC trung bình mỗi khớp cho thấy xu hướng tương quan dương nhưng chưa đạt ý nghĩa thống kê (p = 0,113).
Mô hình hồi quy sử dụng mức cải thiện tuyệt đối ASES làm biến phụ thuộc cho thấy mối liên quan rõ hơn giữa liều MSC và đáp ứng lâm sàng. Mô hình đạt mức ý nghĩa cận biên (p = 0,0787) và giải thích 19% phương sai.
Biến liều MSC mỗi khớp đạt ý nghĩa thống kê (p = 0,039), cho thấy liều cao hơn liên quan đến mức cải thiện chức năng vai lớn hơn.
Kết quả gợi ý mối quan hệ liều–đáp ứng tiềm năng, rõ ràng hơn khi phân tích trực tiếp mức cải thiện thay vì chỉ điểm theo dõi sau điều trị.
Biến cố bất lợi
Trong thời gian theo dõi 3 tháng, không ghi nhận biến cố bất lợi nào. Không quan sát thấy phù nề, đỏ da, chảy máu, tụ máu, nhiễm trùng, phản ứng dị ứng, bầm tím, tổn thương mạch máu hoặc thần kinh, tràn máu khớp hay viêm hoạt dịch trong và ngay sau thủ thuật.
Tại thời điểm 3 tháng, cũng không ghi nhận các biến chứng muộn thường gặp như đau mạn tính, cứng khớp, viêm tủy xương, viêm khớp nhiễm khuẩn, biến dạng khớp hoặc tổn thương mạch máu và thần kinh.
Thảo luận
Nghiên cứu hồi cứu này cho thấy tiêm nội khớp UC-MSC giúp cải thiện chức năng vai có ý nghĩa thống kê và lâm sàng ở bệnh nhân đau vai mạn tính, với mức tăng trung bình 17,17 điểm ASES sau 3 tháng; 60% bệnh nhân vượt ngưỡng MCID 12 điểm.
Kết quả phù hợp với các nghiên cứu trước về liệu pháp MSC trong bệnh lý vai, bao gồm cải thiện đau, tầm vận động và chức năng do bệnh nhân tự đánh giá. Ví dụ, nghiên cứu của Nejati ghi nhận cải thiện bền vững sau 36 tháng ở bệnh nhân rách chóp xoay toàn lớp điều trị bằng MSC tự thân từ mô mỡ; Vieira Ferreira cũng báo cáo tăng khả năng liền gân và giảm tái rách khi dùng MSC hỗ trợ phẫu thuật. Tuy nhiên, khác biệt về thiết kế nghiên cứu và thước đo đánh giá hạn chế so sánh định lượng trực tiếp.
Phân tích hồi quy cho thấy ASES ban đầu là yếu tố dự đoán chính của kết quả sau 3 tháng; bệnh nhân có chức năng tốt hơn trước điều trị thường duy trì kết quả cao hơn. Mô hình phân tích mức cải thiện tuyệt đối gợi ý mối liên quan liều–đáp ứng (liều MSC cao hơn liên quan đến mức độ cải thiện lớn hơn), dù cỡ mẫu nhỏ đòi hỏi thận trọng khi diễn giải. Tuổi và BMI không liên quan đáng kể đến mức hồi phục chức năng.
Các cải thiện ghi nhận có cơ sở sinh học hợp lý, dựa trên bằng chứng tiền lâm sàng cho thấy MSC có khả năng điều hòa viêm, thúc đẩy tái cấu trúc chất nền ngoại bào và tăng tích hợp gân–xương. Về lâm sàng, UC-MSC có thể là lựa chọn tiềm năng cho bệnh nhân không đáp ứng điều trị bảo tồn hoặc muốn tránh corticosteroid hay phẫu thuật. Không ghi nhận biến cố bất lợi trong 3 tháng theo dõi, củng cố tính an toàn của phương pháp.
Hạn chế chính gồm thiết kế hồi cứu không đối chứng, cỡ mẫu nhỏ, thời gian theo dõi ngắn và thiếu đánh giá hình ảnh học, do đó chưa thể khẳng định hiệu quả tái tạo cấu trúc. Cần các thử nghiệm ngẫu nhiên có đối chứng, cỡ mẫu lớn, chuẩn hóa liều và theo dõi dài hạn, kết hợp MRI hoặc siêu âm và chỉ dấu sinh học để làm rõ cơ chế và tối ưu hóa phác đồ điều trị.
Tóm lại, tiêm nội khớp UC-MSC là phương pháp an toàn và đầy hứa hẹn trong điều trị đau vai mạn tính, mang lại cải thiện chức năng ngắn hạn có ý nghĩa lâm sàng, song cần thêm bằng chứng chất lượng cao để xác nhận và chuẩn hóa ứng dụng.
Kết luận
Nghiên cứu cho thấy liệu pháp UC-MSC có tiềm năng đáng kể trong cải thiện chức năng và giảm triệu chứng ở bệnh nhân đau vai mạn tính, qua đó góp phần nâng cao chất lượng cuộc sống và khả năng hồi phục.
Mặc dù còn tồn tại hạn chế, các kết quả đạt được có ý nghĩa cả về mặt thống kê và lâm sàng, ủng hộ việc xem xét áp dụng phương pháp này trên quần thể bệnh nhân rộng hơn. Các nghiên cứu tương lai cần xác nhận kết quả trên cỡ mẫu lớn và đa dạng hơn, đồng thời đánh giá thêm vai trò của các yếu tố lối sống nhằm tối ưu hóa hiệu quả điều trị.
Tài liệu tham khảo
Soto-Rodríguez, A., Deliyore-Vega, L. F., González-Kitzing, M., Muñoz-Araya, P. M., Valverde-Espinoza, J. A., Urzola-Herrera, V., Giampapa, V., & Rojas-Solano, J. R. (2026). Intra-Articular Application of Umbilical Cord-Derived Stem Cells in Patients with Chronic Shoulder Pain. International Journal of Translational Medicine, 6(1), 10.
Nguồn: International Journal of Translational Medicine