Stem Cell Research & Therapy, 13/10/2025
Bối cảnh
Bệnh đái tháo đường là một trong những bệnh mạn tính nguy hiểm nhất trên toàn cầu. Theo thống kê năm 2019, tỷ lệ mắc chiếm 10.5% dân số toàn cầu (khoảng 537 triệu người) và dự kiến tăng lên 12.2% (khoảng 783 triệu) vào năm 2045. Trong đó, loét bàn chân đái tháo đường (Diabetic foot ulcer, DFU), là biến chứng nặng của bệnh đái tháo đường type 2 (type 2 diabetes mellitus, T2DM), chiếm tới 85% các trường hợp cắt cụt chi không do chấn thương, với tỷ lệ tử vong 40% trong 5 năm. Những nguyên nhân chính gây ra tình trạng DFU do sự kết hợp nhiều yếu tố mất cân bằng chuyển hóa glucose gây viêm mạn tính, tổn thương thần kinh ngoại biên, tổn thương mạch máu, suy giảm miễn dịch, nhiễm trùng. Chính những yếu tố này làm cản trở quá trình lành vết thương và tăng nguy cơ nhiễm trùng, tiến triển thành hoại tử nếu không điều trị kịp thời.
Các phác đồ điều trị hiện nay chưa đạt được hiệu quả cao, chỉ tập trung vào việc kiểm soát triệu chứng bao gồm tăng cường lưu thông máu, kiểm soát nhiễm trùng bằng kháng sinh, liệu pháp hormone tăng trưởng, kỹ thuật giảm áp và sử dụng các loại băng vết thương tiên tiến. Mặc dù các phương pháp này giúp cải thiện tình trạng cục bộ, nhưng không xử lý được cơ chế phân tử của quá trình lành thương, chẳng hạn như viêm mạn tính, stress oxy hóa, và suy giảm khả năng tăng sinh – biệt hóa của tế bào da và mô liên kết. Vì vậy, nhu cầu cấp thiết về các liệu pháp điều trị tiên tiến có thể thúc đẩy quá trình lành thương một cách hiệu quả và cải thiện tiên lượng cho người bệnh.
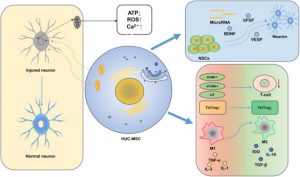
Trong những năm gần đây, exosome (túi tiết ngoại bào) nguồn gốc từ tế bào gốc trung mô (Mesenchymal stem cells, MSC) được xem là công cụ trị liệu đầy tiềm năng nhờ khả năng điều hòa viêm, kích thích hình thành mạch và tái tạo mô mà không gặp các rào cản đạo đức hoặc nguy cơ tăng sinh bất thường như khi dùng tế bào gốc toàn phần. Đặc biệt, WJ-MSC – tế bào gốc trung mô từ Wharton’s Jelly của dây rốn người – có nhiều ưu thế vượt trội so với MSC từ tủy xương hoặc mô mỡ như: dễ thu nhận và không gây tranh cãi đạo đức; tăng sinh mạnh, khả năng biệt hóa linh hoạt, mang đặc tính gần giống tế bào gốc phôi. Các exosome từ WJ-MSC chứa lượng lớn protein fibrinogen beta chain (FGB) – thành phần giúp hình thành mạng lưới fibrin tạm thời, đóng vai trò như giá đỡ (scaffold) cho sự di chuyển của tế bào sừng (keratinocytes) trong quá trình hình thành biểu mô (epithelialization). Ngoài ra, exosome từ WJ-MSC có khả năng điều hòa miễn dịch mạnh mẽ thông qua: giảm các cytokine tiền viêm như TNF-α, IL-1β; tăng sản xuất cytokine kháng viêm là IL-10; thúc đẩy chuyển dạng đại thực bào từ M1 gây viêm sang M2 kháng viêm và sửa chữa mô; kích hoạt gen Foxp3 và enzyme IDO giúp tăng hoạt hóa tế bào T điều hòa (T-regulatory cells) và duy trì trạng thái dung nạp miễn dịch tại vùng tổn thương. Các nghiên cứu tiền lâm sàng cho thấy exosome từ WJ-MSC không chỉ điều hòa miễn dịch mà còn kích hoạt các con đường tín hiệu nội bào quan trọng PTEN/PI3K/Akt và MAPK, giúp tăng sinh tế bào nội mô và thúc đẩy hình thành mạch máu mới. Ngoài ra, exosome mang nhiều microRNA chức năng như miR-21, miR-23a, miR-125b, miR-145, giúp ức chế hoạt hóa nguyên bào sợi cơ (myofibroblast), làm giảm tổng hợp actin và collagen, nhờ đó giảm hình thành sẹo và cải thiện tái cấu trúc mô (tissue remodeling) ở giai đoạn muộn của quá trình lành thương.
Để kiểm chứng tiềm năng này và mở ra một hướng điều trị mới nhóm nghiên cứu đã tiến hành đánh giá tính an toàn và hiệu quả của việc bôi exosome có nguồn gốc từ WJ-MSC trên các bệnh nhân mắc loét bàn chân đái tháo đường mạn tính. Kết quả nghiên cứu không chỉ chứng minh khả năng tăng tốc độ và tỷ lệ liền vết thương, mà còn cho thấy triển vọng cải thiện đáng kể chất lượng cuộc sống của những bệnh nhân mắc biến chứng nguy hiểm này.
Nội dung nghiên cứu
Phân lập và đặc trưng tế bào gốc trung mô từ Wharton’s Jelly (WJ-MSC)
Các mẫu dây rốn được thu nhận từ người hiến khỏe mạnh sau sinh, có sự đồng ý tự nguyện và được xử lý hoàn toàn trong điều kiện vô trùng để thu nhận tế bào gốc trung mô. Quan sát hình dạng WJ-MSC dưới kính hiển vi và phân tích marker bề mặt bằng flow cytometry với CD14, CD34, CD73 và CD105. Sự biểu hiện của các thụ thể bề mặt tế bào WJ-MSC gồm CD14, CD34, CD73 và CD105 được xác định bằng kỹ thuật nhuộm miễn dịch huỳnh quang.
Thu nhận exosome từ WJ-MSC
WJ-MSC chuyển vào nuôi cấy trong môi trường không chứa huyết thanh. Exosome tiết ra từ những tế bào này sẽ được thu nhận sau 48 tiếng nuôi cấy. Sau quá trình siêu ly tâm, rõ ràng dưới kính hiển vi điện tử truyền qua. Xét nghiệm marker đặc trưng CD9, CD63, CD81 và HSP70 bằng flow cytometry cho kết quả dương tính mạnh, đạt chuẩn chất lượng để dùng trong nghiên cứu lâm sàng.
Thiết kế nghiên cứu lâm sàng
Nghiên cứu được thiết kế dưới dạng thử nghiệm lâm sàng ngẫu nhiên, mù đôi, có đối chứng. Đề cương được phê duyệt bởi Hội đồng Đạo đức Nghiên cứu Y sinh học của Đại học Kafr Elsheikh, ngày 25/03/2024.
Tổng cộng 110 người đủ tiêu chí đầu vào được chia ngẫu nhiên thành ba nhóm điều trị:
- Nhóm 1 (Điều trị) (40 bệnh nhân): chăm sóc chuẩn (SOC) + gel chứa exosome từ WJ-MSC, bôi tại chỗ 1 lần/tuần trong 4 tuần.
- Nhóm 2 (Đối chứng) (35 bệnh nhân): chỉ được chăm sóc chuẩn.
- Nhóm 3 (Giả dược) (35 bệnh nhân): chăm sóc chuẩn + gel nền CMC không chứa exosome.
Tất cả bệnh nhân trong ba nhóm nghiên cứu nêu trên đều được áp dụng quy trình xử lý vết loét tiêu chuẩn, bao gồm các bước sau:
- Loại bỏ mô hoại tử hoặc mô bệnh lý
- Làm sạch vùng loét bằng dung dịch muối sinh lý. Sau đó bôi gel trực tiếp lên bề mặt vết thương.
- Các vết loét được băng lại bằng gạc vô khuẩn và băng không ép.
- Hướng dẫn bệnh nhân chăm sóc vết thương và thay băng tại nhà.
Tất cả bệnh nhân được điều trị trong 4 tuần và tiếp tục theo dõi trong 16 tuần.
Nhóm tác giả đánh giá vết loét thông qua mức độ tổn thương và tiên lượng sử dụng ba hệ thống tiêu chuẩn quốc tế là SINBAD, WIFI và IWGDF/IDSA. Nhờ đó có thể đánh giá toàn diện về mức độ thiếu máu, nhiễm trùng, độ sâu và diện tích loét, cũng như theo dõi tiến triển lâm sàng khách quan.
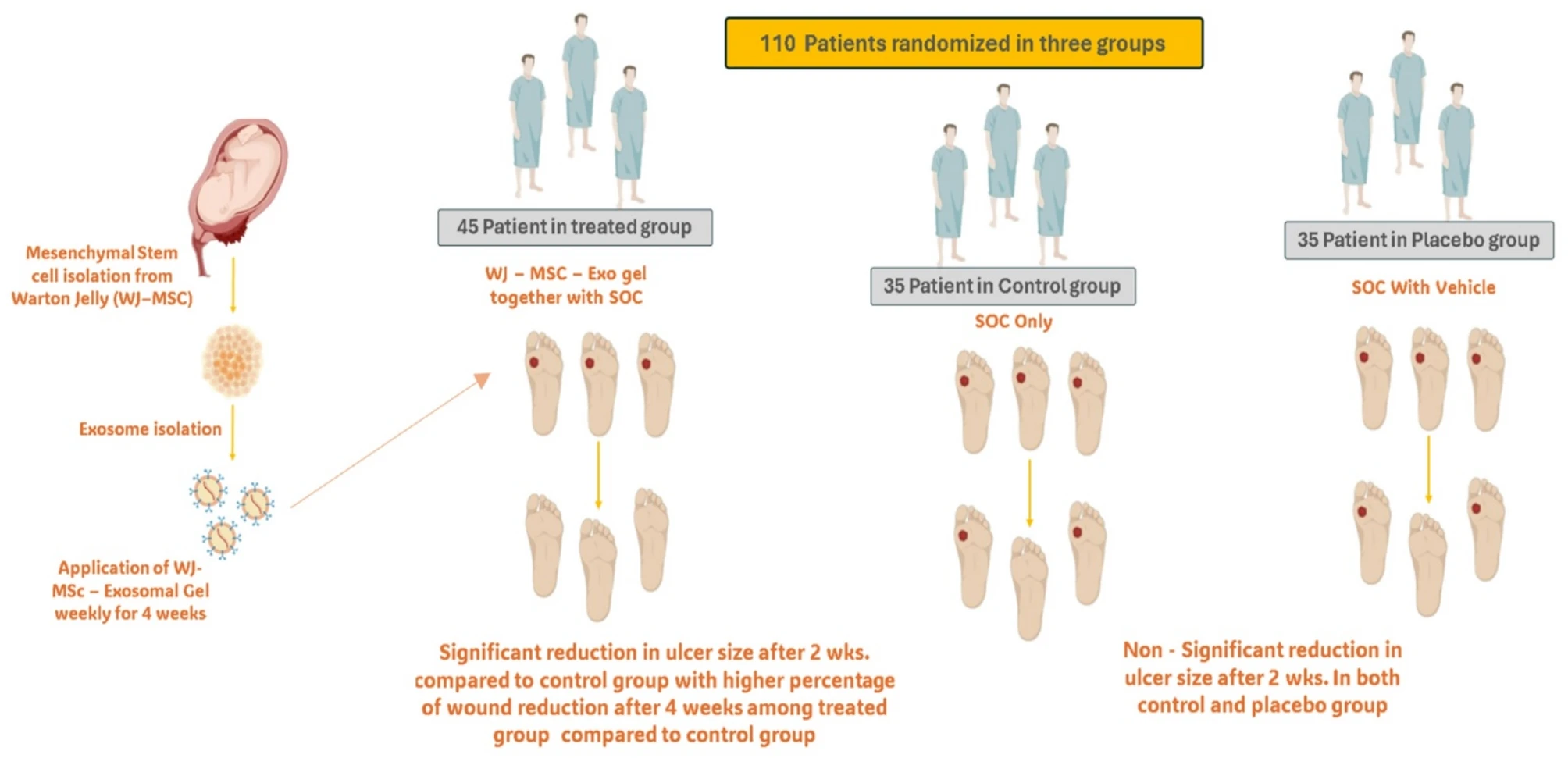
Hình 1: Sơ đồ minh họa các nhóm trong nghiên cứu và kết quả tổng thể.
Kết quả nghiên cứu
Sau 2 và 4 tuần điều trị, diện tích loét của cả nhóm điều trị và nhóm đối chứng đều giảm đáng kể so với ban đầu. Tuy nhiên, ở nhóm giả dược, không ghi nhận sự thay đổi đáng kể nào về kích thước vết loét trong cùng thời gian theo dõi. Đến tuần thứ 6, cả nhóm điều trị và nhóm đối chứng đều cho thấy sự giảm rõ rệt diện tích vết loét so với thời điểm ban đầu, nhưng mức độ thu nhỏ ở nhóm điều trị vượt trội hơn đáng kể. Sau 2 và 4 tháng điều trị, bệnh nhân trong nhóm được bôi gel chứa exosome tiếp tục thể hiện mức giảm kích thước vết loét rất rõ ràng, trong khi nhóm đối chứng cũng có cải thiện nhưng chậm hơn.
Thời gian trung bình để đạt lành hoàn toàn là 6 tuần (dao động 4-8 tuần) ở nhóm điều trị, trong khi ở nhóm đối chứng là 20 tuần (dao động 12-28 tuần). Kết thúc nghiên cứu, tổng cộng 53 bệnh nhân (62%) đạt được biểu mô hóa hoàn toàn (complete healing). Tỷ lệ lành hoàn toàn ở nhóm điều trị cao hơn có ý nghĩa thống kê so với nhóm đối chứng, chứng minh hiệu quả lâm sàng vượt trội của exosome nguồn gốc từ WJ-MSC.
Các tác dụng phụ thường gặp bao gồm: nhiễm trùng nhẹ (6%), sốt nhẹ (6%), và phồng rộp da (10%). Tất cả đều thoáng qua, mức độ nhẹ và hồi phục hoàn toàn sau điều trị hỗ trợ.
Kết luận
Nghiên cứu này bổ sung bằng chứng cho thấy exosome từ tế bào gốc trung mô (MSC-Exos) là một liệu pháp điều trị đầy hứa hẹn cho loét bàn chân đái tháo đường (DFU). Với cơ chế tác động đa hướng, MSC-Exos có khả năng giảm viêm, thúc đẩy tân sinh mạch, bảo vệ thần kinh, kiểm soát nhiễm trùng, và tái cấu trúc chất nền ngoại bào, qua đó cải thiện rõ rệt quá trình liền vết thương và chất lượng sống của bệnh nhân. Tuy nhiên, để tối ưu hóa hiệu quả và thiết lập quy trình ứng dụng chuẩn hóa, cần thêm các thử nghiệm lâm sàng quy mô lớn và dài hạn nhằm xác nhận tính an toàn và hiệu quả bền vững của liệu pháp này.
Tài liệu tham khảo
Bài viết được dịch và tóm tắt từ bài báo (nếu có): Kishta, M.S., Hafez, A.M., Hydara, T. et al. (2025). The transforming role of wharton’s jelly mesenchymal stem cell-derived exosomes for diabetic foot ulcer healing: a randomized controlled clinical trial. Stem Cell Res Ther 16, 559. https://doi.org/10.1186/s13287-025-04690-y
Nguồn: Stem Cell Research & Therapy
Link: https://stemcellres.biomedcentral.com/articles/10.1186/s13287-025-04690-y#citeas