Stem Cell Research & Therapy, 15/10/2025
Giới thiệu
Theo World Heart Report 2023, các bệnh về tim mạch gây ra khoảng 18,6 triệu ca tử vong mỗi năm, chiếm 32% tổng số ca tử vong toàn cầu. Trong đó, nhồi máu cơ tim (myocardial infraction—IM) và xơ vữa động mạch (atherosclerosis—AS) là hai bệnh lý phổ biến và là nguyên nhân hàng đầu gây tử vong trên toàn thế giới.
Mặc dù các phương pháp điều trị hiện đại như phẫu thuật bắc cầu động mạch vành và sử dụng thuốc chống đông máu đã cho thấy hiệu quả trong việc kiểm soát tình trạng bệnh, nhưng chức năng của cơ tim và mô mạch bị tổn thương vẫn chưa được phục hồi hoàn toàn.
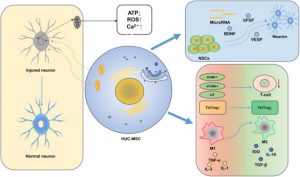
Nhờ khả năng tự tái tạo và tiềm năng biệt hóa thành nhiều dòng tế bào khác nhau, tế bào gốc có ưu thế trong việc phục hồi các mô tổn thương. Nhiều nghiên cứu đã cho thấy, tế bào gốc trung mô (mesenchymal stem cell—MSC) có thể thúc đẩy quá trình tạo mạch và sửa chữa mô thông qua việc tiết ra các exosome chứa các phân tử sinh học như yếu tố tăng trưởng nội mô mạch máu (vascular endothelial growth factor—VEGF) và yếu tố tăng trưởng tế bào gan (hepatocyte growth factor—HGF). Bên cạnh đó, tế bào gốc vạn năng cảm ứng (induced pluripotent stem cell—iPSC) cũng mang lại tiềm năng cho điều trị cá thể hóa trong tim mạch nhờ khả năng linh hoạt và tương thích cao với từng bệnh nhân.
Các cơ chế tác động của liệu pháp tế bào gốc
- Truyền tín hiệu cận tiết: Tiết các yếu tố tăng trưởng như VEGF, FGF, và các yếu tố tăng trưởng khác thông qua exosome góp phần kích thích tăng sinh tế bào nội mô mạch máu và thúc đẩy hình thành mạch mới tại vùng thiếu máu. Ngoài ra còn có các cytokine và chemokine giúp điều hòa quá trình apoptosis và xơ hóa.
- Biệt hóa trực tiếp: iPSC có thể biệt hóa thành các tế bào cơ tim chức năng để thay thế vùng cơ tim bị tổn thương.
- Điều hòa miễn dịch: Ức chế hoạt hóa tế bào T và giảm tiết các yếu tố gây viêm như TNF-α và IL-6, từ đó làm giảm phản ứng viêm.
- Homing: Khả năng di chuyển có định hướng đến vùng mô tổn thương.
- Truyền vật chất giữa các tế bào: Trao đổi ty thể, protein hoặc các phân tử tín hiệu với tế bào bị tổn thương nhằm cung cấp năng lượng, thúc đẩy sự sống và phục hồi chức năng của các tế bào này.
- Chống oxy hóa và apoptosis: Tiết các yếu tố chống oxy hóa giúp loại bỏ các gốc tự do, giảm stress oxy hóa, đồng thời tiết các yếu tố chống apoptosis nhằm ngăn tế bào chết và bảo vệ mô tổn thương.
Ứng dụng của liệu pháp tế bào gốc trong điều trị nhồi máu cơ tim
Nhồi máu cơ tim là kết quả của tình trạng tắc nghẽn động mạch vành cấp tính gây ra tình trạng thiếu máu cục bộ nghiêm trọng và thiếu oxy, dẫn đến mất tế bào cơ tim nhanh chóng do hoại tử, apoptosis và các dạng chết tế bào theo chương trình như necroptosis và ferroptosis. Khi này, các nguyên bào sợi sẽ biệt hóa thành nguyên bào sợi cơ và tạo ra mô sẹo giúp ổn định cấu trúc tim. Tuy nhiên, mô sẹo này không có khả năng co bóp như mô cơ tim bình thường, làm giảm tính đàn hồi và khả năng dẫn truyền của tim, từ đó gây rối loạn chức năng tâm thất và dẫn đến suy tim.
Ứng dụng của liệu pháp tế bào gốc:
- Truyền tín hiệu cận tiết: MSC tiết các yếu tố tăng trưởng như VEGF và HGF giúp kích thích hình thành mạch máu mới, tăng khả năng sống của tế bào nội mô và giảm quá trình apoptosis tế bào cơ tim.
- Chống xơ hóa thông qua exosome: Tế bào gốc tim và tiết ra các exosome microRNA như miR-146a, miR-21 giúp điều hòa tín hiệu viêm và ức chế quá trình xơ hóa.
- Thay thế tế bào cơ tim bằng iPSC: Tế bào cơ tim biệt hóa từ iPSC có thể tích hợp vào mô tim chủ, thay thế các tế bào bị mất sau nhồi máu.
Ứng dụng của liệu pháp tế bào gốc trong điều trị xơ vữa động mạch
Xơ vữa động mạch khởi phát từ rối loạn chức năng nội mô, tích tụ lipid, và xâm nhập của đại thực bào, dẫn đến hình thành tế bào bọt (foam cell), góp phần gây ra tình trạng viêm mạn tính. Theo thời gian, các mảng xơ vữa phát triển, làm mất ổn định cấu trúc mạch, khiến mạch dễ bị nứt vỡ và hình thành huyết khối.
Ứng dụng của liệu pháp tế bào gốc:
- Điều hòa miễn dịch thông qua MSC: MSC giúp duy trì cân bằng miễn dịch bằng cách thúc đẩy đại thực bào chuyển sang dạng có tính chống viêm, làm giảm tiết các cytokine tiền viêm như TNF-α và IL-6, từ đó giúp giảm viêm thành mạch.
- Tái tạo nội mô nhờ tế bào tiền thân nội mô (endothelial progenitor cell—EPC) và tế bào nội mô biệt hóa từ iPSC: Những tế bào này hỗ trợ thúc đẩy quá trình tái tạo nội mô, hình thành mạch máu mới và phục hồi tính toàn vẹn của hang rào nội mô.
- Ổn định mảng xơ vữa: Tăng lắng đọng collagen ở phần đầu sợi có tình trạng xơ giúp hạn chế hoại tử lan rộng, qua đó tăng độ bền của mảng xơ vữa và ngăn tình trạng nứt vỡ mảng xơ.
Thách thức và triển vọng
Thách thức
- Tỷ lệ sống của tế bào sau cấy ghép còn thấp
- Thải ghép miễn dịch
- Nguy cơ biệt hóa không mong muốn và hình thành khối u
- Thiếu tiêu chuẩn hóa trong kiểm soát chất lượng sản xuất tế bào
- Tính an toàn về lâu dài của liệu pháp
Triển vọng
- Ứng dụng vật liệu sinh học và công nghệ in 3D giúp tăng khả năng sống và hợp nhất của tế bào sau khi cấy ghép
- Công nghệ chỉnh sửa gen cho phép kiểm soát hướng biệt hóa và giảm nguy cơ hình thành khối u
- Liệu pháp exosome và liệu pháp không tế bào mở ra hướng tiếp cận an toàn, hiệu quả hơn so với cấy ghép tế bào trực tiếp
- Kết hợp y học chính xác, trí tuệ nhân tạo và công nghệ phân tích đơn bào cho điều trị cá thể hóa
Kết luận
Liệu pháp tế bào gốc đã cho thấy nhiều hứa hẹn trong điều trị các bệnh tim mạch thông qua khả năng tái tạo mô, tạo mạch và điều hòa miễn dịch. Tuy nhiên, cần thêm các nghiên cứu với thời gian dài, đánh giá an toàn và tối ưu hóa quy trình để ứng dụng rộng rãi.
Tài liệu tham khảo
Bài viết được dịch và tóm tắt từ bài báo (nếu có): Wan, X., Qian, C., Liu, S., Xu, Y., Yuan, J., Zhang, X., & Li, X. (2025). Stem cell therapy for myocardial infarction and atherosclerosis: mechanisms, challenges, and future directions. Stem Cell Research & Therapy, 16(1). https://doi.org/10.1186/s13287-025-04678-8
Nguồn: Stem Cell Research & Therapy
Link: https://link.springer.com/article/10.1186/s13287-025-04678-8